10 étapes pour la prise en charge des ingestions caustiques chez l’adulte
Les ingestions caustiques ou corrosives chez l’adulte constituent une situation rare mais potentiellement mortelle, avec un taux de mortalité de 10 % chez les patients admis en réanimation. Cette revue narrative propose dix recommandations essentielles pour optimiser la gestion de ces cas.
1. Intuber précocement et rechercher des signes de perforation d’organes creux
L’exclusion d’une obstruction des voies respiratoires supérieures constitue une priorité absolue. Une modification de la voix, une dyspnée inspiratoire ou un stridor associé à un œdème uvulaire doivent déclencher une intubation en urgence. Lors de la laryngoscopie, il convient d’évaluer les lésions des cordes vocales et les signes d’inhalation. En cas d’obstruction, une courte cure de corticoïdes peut être envisagée, sur un raisonnement similaire à celui utilisé pour l’œdème laryngé prévenant l’échec de l’extubation. La présence d’emphysème thoracique ou d’un défense abdominale impose un transfert immédiat vers un centre chirurgical.
2. Éviter l’administration de charbon activé, la pose d’une sonde nasogastrique, l’induction de vomissements ou l’ingestion de liquides
Aucun antidote spécifique n’existe pour les ingestions caustiques. Le charbon activé, le lait ou l’eau ne réduisent pas la gravité des lésions et risquent d’aggraver les atteintes œsophagiennes en provoquant des vomissements. De même, l’insertion d’une sonde nasogastrique n’offre aucun bénéfice démontré et peut accroître le risque de perforation en cas de brûlure œsophagienne grave (grade III).
3. Identifier la nature du produit ingéré
Les brûlures graves sont causées par des acides forts (pH < 2) ou des bases fortes (pH > 12). Chez les patients adultes en réanimation, les agents les plus fréquents sont l’hydroxyde de sodium (49 %), l’acide chlorhydrique (20 %), l’hypochlorite de sodium (9 %), l’ammoniaque (4 %) et l’acide sulfurique (3 %). Les ingestions volontaires (90 % des cas) et les concentrations élevées sont associées à un pronostic plus sombre. En cas de produit inconnu, contacter un centre antipoison s’impose.
4. Rechercher systématiquement une co-intoxication
Les co-intoxications concernent environ 14 % des cas graves. Elles doivent être suspectées chez les patients présentant une instabilité hémodynamique précoce (quelques heures après l’ingestion) ou un trouble de la conscience. Une instabilité hémodynamique isolée évoque une co-ingestion de médicament cardiotrope, nécessitant une évaluation pour un transfert vers un centre de membrane d’oxygénation extracorporelle.
5. Consulter un centre spécialisé pour orienter la prise en charge
En cas d’ingestion d’acide chlorhydrique pur, d’ammoniaque ou d’acide sulfurique (quel que soit le volume), de plus de 200 mL d’alcali fort comme la soude, ou d’une instabilité hémodynamique, un transfert en réanimation est indispensable. Le centre doit disposer de compétences en chirurgie abdominale majeure et en chirurgie thoracique. Les centres experts améliorent la survie précoce.
6. Corriger les effets systémiques du produit caustique
Seules des approches symptomatiques sont disponibles pour traiter les effets généraux des caustiques. Les données sur l’efficacité du bicarbonate de sodium en cas d’acidose, des inhibiteurs de la pompe à protons (IPP), d’une antibioprophylaxie hors contexte chirurgical ou des corticoïdes restent limitées, mais les IPP sont couramment utilisés. En l’absence de chirurgie, nous recommandons d’éviter l’antibioprophylaxie, même dans les formes graves, et d’administrer les IPP par voie orale ou intraveineuse selon la disponibilité. Les corticoïdes réduisent la formation de sténoses chez les enfants présentant des lésions œsophagiennes endoscopiques de grade 2b et sont recommandés dans cette population, mais aucune donnée ne valide leur usage chez l’adulte.
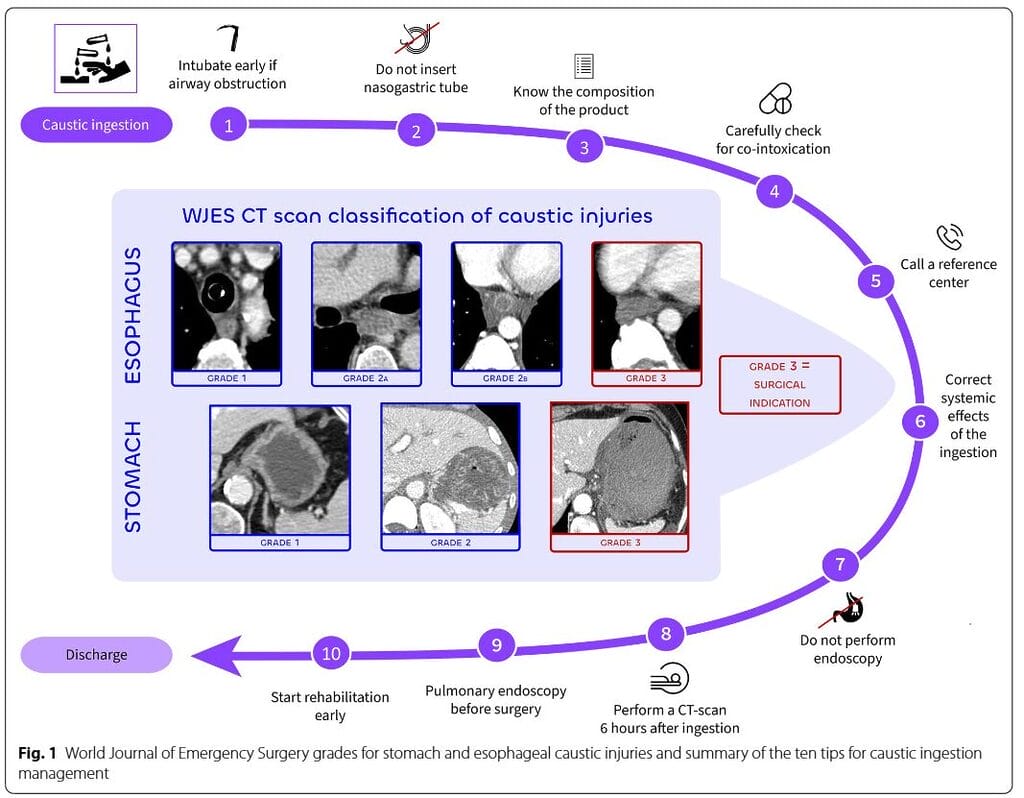
7. Privilégier la tomodensitométrie (TDM) à l’endoscopie pour l’évaluation initiale
L’endoscopie sous-estime la nécrose intramurale dans les brûlures caustiques. Sur 14 patients opérés en urgence pour lésions de grade 3b identifiées par endoscopie, seule la moitié présentait une nécrose œsophagienne transmurale à l’examen histologique. Par rapport à une prise en charge basée sur la TDM, l’approche endoscopique multiplie par 1,5 le recours à l’œsophagectomie d’urgence. Les patients traités médicalement malgré un grade 3b endoscopique, mais sans nécrose transmurale à la TDM, n’ont présenté ni mortalité ni nécessité d’œsophagectomie en phase aiguë. À long terme, la TDM réduit les tentatives répétées de suicide, améliore l’autonomie alimentaire et respiratoire, et diminue les coûts de santé. La TDM étant disponible 24 h/24, les décisions chirurgicales doivent reposer sur cette technique plutôt que sur l’échelonnage endoscopique. L’endoscopie reste réservée aux patients allergiques aux produits de contraste non ioniques et à l’évaluation initiale pédiatrique, hors du cadre de cette revue.
8. Réaliser une TDM 6 heures après l’ingestion pour guider la chirurgie
La TDM doit inclure le cou (jusqu’au palais), le thorax et l’abdomen, avec et sans produit de contraste non ionique intraveineux. Les images sans contraste sont essentielles pour établir une référence comparative avec les images contrastées.
- Pour les lésions gastriques : classification en trois grades indépendante de l’échelle endoscopique de Zargar (Fig. 1).
- Grade 1 : Apparence normale des organes.
- Grade 2 : Œdème pariétal avec rehaussement post-contraste.
- Grade 3 : Nécrose transmurale sans rehaussement post-contraste.
- Pour les lésions œsophagiennes : classification en quatre grades (Fig. 1) :
- Grade 1 : Rehaussement homogène de la paroi.
- Grade 2a : Rehaussement muqueux interne et hypodensité pariétale, pouvant former un « aspect en cible ».
- Grade 2b : Anneau fin de rehaussement externe.
- Grade 3 : Absence de rehaussement post-contraste.
Une lésion de grade 3 (œsophage ou estomac) nécessite une résection chirurgicale ; les autres grades imposent une surveillance étroite. Une jéjunostomie doit être réalisée pendant l’intervention.
En raison de la rareté de ces cas, l’interprétation de la TDM peut être difficile, incitant certains praticiens à privilégier l’endoscopie. Cependant, une relecture par un centre expert est fiable et évite des œsophagectomies inutiles, avec un rapport bénéfice/risque clairement favorable. La crainte d’une insuffisance rénale induite par le contraste, dont l’existence même est discutée, ne doit pas retarder l’examen. En cas d’instabilité hémodynamique ou de perforation suspectée, le patient est dirigé directement vers le bloc opératoire.
9. Réaliser une bronchoscopie avant toute chirurgie
Elle permet de détecter une nécrose trachéobronchique secondaire à l’extension médiastinale de la nécrose œsophagienne ou à l’inhalation du produit caustique. Dans ces situations, une réparation pulmonaire par thoracotomie droite est nécessaire pour éviter une perforation trachéale.
10. Initier précocement une réadaptation en absence de chirurgie
En l’absence d’intervention chirurgicale, la reprise orale doit être progressive dès que le patient tolère la déglutition. Une évaluation psychiatrique est obligatoire avant la sortie hospitalière pour toutes les ingestions volontaires. Un suivi à long terme dans un centre spécialisé est nécessaire pour surveiller les risques de sténoses ainsi que les métaplasies œsophagiennes et gastriques.