Syndrome Coronarien Aigu : Les directives essentielles de l’ESC en 2023
Jusqu’à présent, l’ESC élaborait des directives distinctes pour l’infarctus du myocarde avec élévation du segment ST (STEMI) et le syndrome coronarien aigu (SCA) sans élévation du segment ST (NSTEMI) [3,4]. Cependant, cette approche a été révisée, et une approche unifiée a été recommandée après la phase initiale de prise en charge d’urgence et de stabilisation.
Les nouvelles directives fournissent des détails sur l’utilisation des traitements antiplaquettaires et anticoagulants, la gestion des maladies polyvasculaires, la prise en charge des complications du SCA, et l’optimisation du traitement hypolipidémiant [5]. Elles abordent également la prise en charge des affections concomitantes, en mettant particulièrement l’accent sur les patients souffrant à la fois de SCA et de cancer. Les recommandations soulignent l’importance d’un programme structuré, complet et multidisciplinaire de réadaptation et de prévention cardiaque, comprenant une supervision médicale, ainsi que l’adoption d’un mode de vie sain pour tous les patients ayant été affectés par un SCA.
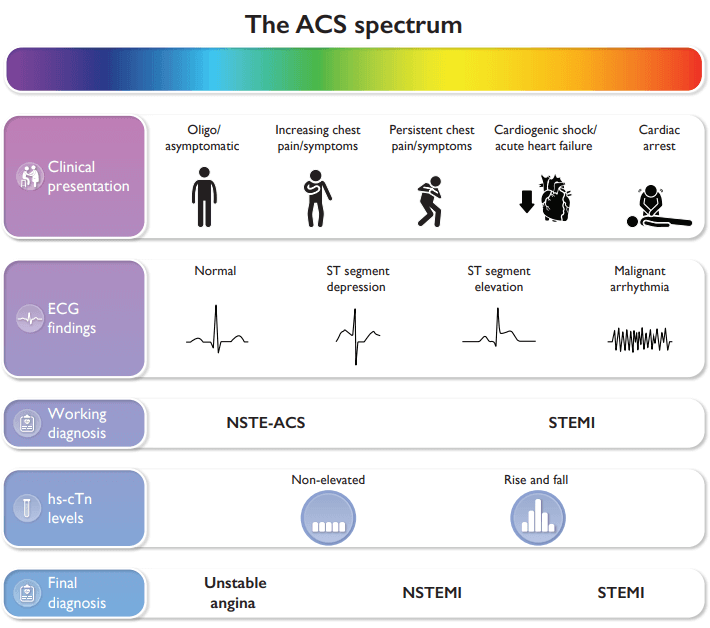
- Stratégies diagnostiques pour les NSTEMI :
Pour les patients suspectés de présenter un infarctus du myocarde sans sus-décalage du segment ST (NSTEMI), il est préconisé d’adopter un algorithme basé sur la troponine ultrasensible circulante (Hs-cTnT). Cette mesure doit être effectuée à l’admission, puis à 1 heure (de préférence) ou à 2 heures. En cas de non-confirmation ou d’exclusion de l’infarctus, une autre mesure de la Hs-cTnT à 3 heures, accompagnée d’une échographie cardiaque, est recommandée. - Traitement des STEMI :
Les services d’urgence doivent diriger les patients présentant un infarctus du myocarde avec sus-décalage du segment ST (STEMI) vers des centres d’intervention équipés de coronarographie percutanée 24h/24 et 7j/7, indépendamment de la stratégie initiale (angiographie primaire ou fibrinolyse préhospitalière). - Revascularisation dans les NSTEMI :
Pour les NSTEMI sans élévation du segment ST sur l’ECG, une coronarographie immédiate après la réanimation et la stabilisation du patient n’est plus recommandée. La décision de revascularisation doit être guidée par la stratification du risque, en utilisant des scores pronostiques tels que le score GRACE, ainsi que le dosage des peptides natriurétiques BNP et NT-proBNP pour affiner le pronostic. - Revascularisation complète dans les lésions pluritronculaires :
En présence de lésions coronariennes affectant plusieurs vaisseaux (lésions pluritronculaires), les directives relatives à la revascularisation complète ont été renforcées dans le contexte du STEMI. La rétablissement de la circulation sanguine dans les lésions autres que celle responsable de l’infarctus doit être entreprise soit lors de la première angioplastie, soit lors d’une intervention différée dans un délai de 45 jours. - Stratégies invasives en fonction du risque :
- Pour les SCA STEMI et NSTEMI à très haut risque, une stratégie invasive immédiate est préconisée.
- Pour les SCA NSTEMI, une stratégie invasive en milieu hospitalier est recommandée.
- Pour les SCA NSTEMI à haut risque, une stratégie invasive précoce (dans les 24 heures) doit être envisagée.
- Traitement antithrombotique :
Tous les patients atteints de SCA doivent recevoir un traitement antithrombotique.- L’aspirine à une dose de charge initiale de 150 à 300 mg, suivie d’une dose d’entretien à long terme de 75 à 100 mg par jour, est recommandée.
- L’association d’un inhibiteur du P2Y12 (clopidogrel, ticagrélor, prasugrel) est recommandée pendant au moins 1 an.
- Le prasugrel et le ticagrélor sont préférés au clopidogrel.
- En cas de risque hémorragique élevé, une double antiagrégation plaquettaire peut être envisagée pendant 1 mois, avant de passer à une monothérapie.
- L’utilisation préalable d’un inhibiteur du P2Y12 avant une coronarographie n’est généralement pas recommandée dans le cadre des SCA NSTEMI. Toutefois, elle peut être prise en considération pour les patients atteints de STEMI subissant une angioplastie primaire.
- Admission et surveillance :
Les patients à haut risque de SCA, ainsi que tous les patients STEMI, doivent être admis dans une unité de soins coronariens ou une unité de soins intensifs cardiaques après la reperfusion. La surveillance par ECG des arythmies et des modifications du segment ST doit se poursuivre pendant au moins 24 heures. - Interventions après un arrêt cardiaque :
La coronarographie immédiate n’est plus recommandée après un arrêt cardiaque sans sus-décalage persistant du segment ST une fois le patient réanimé et stabilisé. - Procédures d’angioplastie :
L’accès radial de routine et les stents à élution médicamenteuse peuvent être considérés comme la norme de soins des angioplasties primaires pour le SCA. L’aspiration systématique d’un thrombus n’est pas recommandée pendant une angioplastie primaire. - Revascularisation pour les patients atteints d’une maladie polyvasculaire :
La stratégie de revascularisation pour les patients atteints d’une maladie polyvasculaire doit être fondée sur l’état clinique, les comorbidités et la complexité de la maladie, conformément aux principes de prise en charge de la revascularisation myocardique. - Prévention secondaire et cancer :
La colchicine est désormais intégrée dans la prévention secondaire des événements cardiovasculaires. Une stratégie invasive est recommandée pour les patients atteints d’un cancer présentant un SCA à haut risque et une survie attendue de plus de 6 mois. Pour ceux ayant une survie attendue inférieure à 6 mois ou un risque hémorragique élevé, une stratégie non invasive est à envisager.
L’intégralité des recommandations est disponible ici







Merci pour le partage